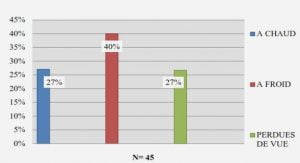
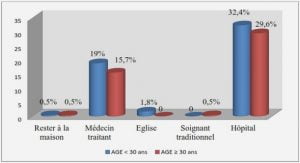
Télécharger le fichier pdf d’un mémoire de fin d’études
Le médecin généraliste au cœur du réseau de soins
Selon le code de la santé publique : « Le système de santé garantit à tous les malades et usagers, à proximité de leur lieu de vie ou de travail, dans la continuité, l’accès à des soins de premier recours ». Le médecin généraliste en est l’acteur central, et se trouve le plus souvent choisi comme médecin traitant. Effectivement, les soins primaires peuvent contribuer à réduire les inégalités de santé [10]. On compte près de 55 000 médecins généralistes en France (métropole et outre-mer) ; 94% d’entre eux exercent en secteur 1 et ne pratiquent donc pas de dépassements. De fait, on compte en moyenne une moindre densité de médecins généralistes de secteur 1, que celle des médecins généralistes tous secteurs. Cette différence est nettement plus marquée dans les grandes zones urbaines où le dépassement d’honoraires est une pratique potentiellement plus fréquente. Selon une étude de l’IRDES en 2008, un quart des médecins refusent des patients parce qu’ils sont bénéficiaires de la CMU. Cependant, ces refus de soins ne concernent que 10% des omnipraticiens de secteur 1. Cette pratique est bien évidemment interdite et contraire à l’éthique de notre profession. La proportion de bénéficiaires de la CMU-C dans la patientèle des médecins généralistes varie fortement d’un praticien à un autre. L’environnement socio-économique des communes d’exercice des médecins joue également. On observe une « spécialisation » relative des médecins des communes les plus défavorisées, celles-ci attirant les bénéficiaires CMU-C des communes limitrophes plus aisées.
L’accessibilité à la santé et aux soins : état des lieux.
Accessibilité financière
Le renoncement aux soins pour raison financière touche les patients les plus modestes et concerne les soins de premiers recours. Ceci n’est pas le cas en ce qui concerne les catégories les plus aisées de la population. Le renoncement financier est donc fortement lié au revenu. Le fait d’avoir une complémentaire santé est un élément décisif. Ce sont les patients les moins protégés par une assurance complémentaire qui affrontent les obstacles financiers les plus importants [11]. Or, les complémentaires santés sont réparties de manière très inégale selon la population [12]. Depuis ces dernières décennies en France, la couverture complémentaire s’est largement développée mais il reste une partie non négligeable de la population qui en est dépourvue (6.7%) malgré la création de la CMU-C (7%) [13]. Le coût de l’assurance complémentaire calculé selon les revenus varie de 3% pour les ménages les plus aisés à 10% pour les ménages les plus pauvres (hors CMU) .De plus, dorénavant, les salariés ont accès à une complémentaire santé par l’intermédiaire de leur emploi sous forme de contrat collectif ou individuel via l’employeur. L’accès à la complémentaire reproduit donc les inégalités de l’emploi. [14]
En 2008, 16.5% de la population métropolitaine déclarait avoir renoncé à certains soins pour des raisons financières au cours de ces 12 derniers mois. C’était le cas de 30% des personnes non protégées par une complémentaire, de 22% des bénéficiaires de la CMU-C et de 15% pour les bénéficiaires d’une complémentaire privée. Ainsi, même si la CMU-C ne permet pas de totalement combler l’écart entre ses bénéficiaires et les personnes ayant une complémentaire privée (7 points d’écart), les bénéficiaires de la CMU-C renoncent beaucoup moins que les personnes n’ayant aucune complémentaire (8 points d’écart). Si la notion de renoncement aux soins contribue à fournir une indication sur une large partie des freins, en particuliers financiers, qui réduisent les possibilités d’accéder aux soins, elle ne rend pas totalement compte des raisons qui peuvent être plus personnelles et culturelles qui font qu’une personne n’utilise pas ou mal le système de soins.
Accessibilité géographique
Au-delà de l’aspect financier, l’accessibilité géographique est une des causes du renoncement aux soins. Elle a notamment été bien documentée par les travaux de la DREES (Direction de la Recherche, des Etudes, de l’Evaluation et des Statistiques) et, a priori, ne devrait pas constituer un obstacle majeur [15]. Ces derniers montrent que 95% des français ont accès à des soins de proximité en moins de 15 minutes [16]. Ils sont également 95% à avoir accès aux soins hospitaliers en moins de 45 minutes et les trois quarts en moins de 25 minutes. Il persiste toutefois des inégalités, en particuliers pour les régions rurales à faible densité de population. En effet l’IRDES indique que depuis 20 ans, la distance moyenne d’accès aux soins a augmenté pour certaines spécialités. La situation actuelle peut donc poser des problèmes pour des patients pauvres qui ne disposent pas de voiture, ce qui est souvent le cas dans les zones rurales et d’autant plus lorsqu’il s’agit de personnes âgées.
Les précédentes études montrent également que la distance géographique n’est pas l’unique paramètre à prendre en compte. L’accessibilité géographique est une chose, mais la disponibilité de l’omnipraticien, sa présence sur le territoire est un élément important.
Le système d’assurance maladie en France
Une couverture universelle mais partielle
Depuis 1980, différents pays industrialisés ont tenté de mettre en place des systèmes de santé dits universels, cela signifie qu’ils s’adressent à la population dans son ensemble. Certaines études ont montré que ces systèmes pouvaient réduire les inégalités mais plutôt en terme de mortalité [17][18][19]. En revanche d’autres études estiment qu’ils améliorent l’état de santé moyen de la population mais qu’ils ne réduisent pas l’écart de santé entre différents groupes sociaux [20][21]. Une notion importante est à connaitre, il existe très peu de système de santé à couverture réellement universelle, c’est-à-dire que tous les soins de santé sont offerts gratuitement à tous les résidents du pays. C’est le cas par exemple au Royaume-Uni. La majorité des autres systèmes de santé des pays industrialisés sont donc des systèmes de couverture universelle partielle pour les patients. Le type de couverture a donc ses spécificités en fonction des pays mais d’une manière générale, les pays tendent à protéger les patients les plus vulnérables tels que les personnes les plus démunies, les personnes âgées, les enfants ou encore les malades chroniques avec des soins à moindre frais. Beaucoup de gouvernements ont donc comme en France, mis en place un système de participation aux frais de santé par les patients eux-mêmes afin de responsabiliser les usagers et limiter l’accroissement des dépenses publiques de santé. Ce système peut donc parfois être un obstacle pour l’accès aux soins en raison de la part qui reste à la charge du patient et le cas échéant de l’avance des frais chez les professionnels de santé avant d’être remboursés.
Les délais de remboursement des patients par les organismes d’assurance maladie ont largement diminué depuis la mise en place de la télétransmission via la carte vitale introduite en France en 1998 [22]. Le patient consulte son médecin généraliste et règle les honoraires de 23 euros. La feuille de soin électronique réalisée pendant la consultation est télétransmise généralement le soir même à l’assurance maladie. Cette dernière rembourse l’assuré en moyenne en 5 jours dans le régime général. Depuis 20 ans, l’objectif de l’assurance maladie a été de diminuer la durée entre la télétransmission de la feuille de soins et le délai de remboursement afin de limiter le temps d’avance des frais du patient. La généralisation du tiers payant aurait donc pour but de se substituer au couple télétransmission / délai de remboursement qui pourrait compliquer l’accès aux soins des ménages pour lesquels l’avance des frais demeure un problème. Le ticket modérateur (partie à la charge du patient) a comme objectif principal de diminuer les dépensespubliques de santé. Cependant, sa mise en place sur le plan administratif est complexe [23].
Des analyses canadiennes ont montré que le ticket modérateur dans le domaine de la santé dissuadait plus fortement les patients à faibles revenus que les autres et était un frein à l’accès aux soins. Elles ont également observé que les frais modérateurs n’étaient pas efficaces pour contrôler les coûts des soins de santé [24]. En France d’autres études sont arrivées à la même conclusion à savoir que ces dispositifs ne permettent en rien la maîtrise des dépenses de santé, qu’ils peuvent entraîner une sous-consommation des personnes les plus malades et nécessitant donc plus de soins. Ils s’avèrent également inefficace si les patients possèdent des assurances complémentaires [25]. Ces mesures entrainent donc des inégalités car elles conduisent certains patients à renoncer à des soins de santé à court terme, ce qui peut engendrer des problèmes de santé beaucoup plus graves à long terme.
L’OMS recommande dans son rapport sur la performance des systèmes de santé que les frais à la charge des patients soient utilisés de manière très réfléchie à cause des effets néfastes sur les populations vulnérables.
Le recours aux assurances privées
Sans tenir compte de l’avance des frais qui a déjà un impact financier variable selon le niveau socio-économique des patients, ces derniers peuvent recourir à une assurance santé privée pour financer la part restant à la charge du patient. Ce recours à ces assurances est également largement fonction des revenus des patients et n’est donc pas distribué aléatoirement dans la population. Les assurances privées complémentaires se sont donc développées car les systèmes publics de couverture maladie ne sont pas exhaustifs et pas totalement gratuits. Cependant, les personnes ayant un niveau socio-économique élevé sont généralement en meilleur santé et ont facilement accès à une assurance privée. Cela leur permet des soins à moindre coût alors que d’un point de vue médical, ce n’est à priori pas cette catégorie de la population qui en a le plus besoin [21] [26] [27]. L’accès à une assurance santé privée est donc inversement proportionnel aux besoins de santé. Cela est également le cas en ce qui concerne l’accès aux soins.
Le tiers payant
définition
Le tiers payant est un mécanisme par lequel le patient est dispensé de l’avance des frais concernant la part prise en charge par l’assurance maladie. Il ne débourse donc uniquement la part qui n’est pas prise en charge par l’assurance maladie, à savoir le ticket modérateur. Cette partie lui sera ensuite remboursée par sa mutuelle ou son assurance privée si le patient en a choisi une. Dans l’histoire du tiers payant en médecine libérale, nous pouvons distinguer trois périodes. La première est très longue (1900-1975). C’est une période d’affirmation et d’application du principe de paiement direct des honoraires au médecin consulté. La seconde période (1975-2000) a admis que certains types d’actes de spécialité bénéficient d’une dispense d’avance des frais contrairement aux soins de premier recours. Enfin, la troisième période (2000-jusqu’à nos jours) où les ménages les plus modestes ont pu bénéficier de la dispense d’avance des frais et les autres ménages une diminution significative du délai de remboursement grâce à l’informatique. Effectivement, en France, au début des années 2000 a été mise en place la couverture maladie universelle (CMU) et la couverture maladie universelle complémentaire (CMU-C). Cela a permis de diminuer l’obstacle financier pour l’accès aux soins pour les personnes les plus démunies [28][29]. Cependant, cela a inéluctablement recréé un effet de seuil pour les personnes bénéficiant de revenus légèrement supérieurs à la limite fixée pour bénéficier de ces aides [30]. En 2005 a été instauré une aide à la complémentaire santé (ACS) pour lutter contre cet effet de seuil [31]. Elle permet de bénéficier d’une aide financière pour acquérir un contrat d’assurance maladie complémentaire et permet d’être dispensé de l’avance des frais en ce qui concerne la part obligatoire. Elle peut être mise en place pour les personnes dont les revenus se situent entre le plafond de la CMU et ce même seuil majoré de 35 % (chiffre de 2011) [32].
Cette pratique de tiers payant est réalisée par certains médecins envers des patients qui ne bénéficient pas de conditions de prise en charge particulière mais pour qui le médecin peut s’il le souhaite ne demander au patient uniquement la part complémentaire. Le patient ne paie que la partie non remboursée par l’AMO (6.90 euros chez le généraliste). Le médecin envoie donc une facture à l’organisme d’assurance maladie en feuille de soins électronique (FSE) ou feuille de soins papier (FSP) pour se faire rembourser la part AMC. Cet organisme a donc le rôle de tiers payant. A noter l’absence de directive nationale concernant ces décisions individuelles des médecins ne permettant pas une harmonisation de ces pratiques. Le ministère de la santé propose dans son futur projet de loi la généralisation d’un tiers payant intégral, c’est-à-dire concernant l’AMO (qui est pratiqué par certains médecins) et les AMC et non plus la seule part obligatoire.
L’AMO est issu du service public. C’est une assurance obligatoire pour l’ensemble de la population, mutualisée entre les différents régimes d’assurance maladie, liée à la situation professionnelle. L’AMC est gérée par des organismes privés sur un marché concurrentiel. Il s’agissait initialement d’une assurance souscrite selon la décision des individus. Cependant un accord récent prévoit l’extension à toutes les entreprises d’une complémentaire santé obligatoire d’ici janvier 2016 avec un panier de soins minimums. Ces AMC sont réparties en 464 organismes membres de 3 familles (sociétés d’assurance, mutuelles, institutions de prévoyance)
Aujourd’hui, 34.9% des actes réalisés par les médecins libéraux font l’objet de tiers payant [33]. Les politiques publiques ont donc un rôle majeur dans l’accès aux soins sur des éléments qui ne sont donc pas maitrisés par les individus. Ainsi des facteurs institutionnels peuvent modifier la relation entre le niveau socio-économiques des individus et leur état de santé [34] [35]. On peut donc facilement comprendre que les systèmes de santé et de protection sociale peuvent contribuer à augmenter ou au contraire diminuer les inégalités sociales de santé.
Bénéficiaires du tiers payant
Il existe donc certaines dérogations au paiement direct des honoraires. Ce tiers payant ou « dispense d’avance des frais » est accordé à certains types de patients :
– La couverture maladie universelle-complémentaire (CMU-C) est accordée aux patients ayant un revenu inférieur à 719 euro pour une personne et 1079 euros pour
un couple (plafond au 1er juillet 2013). La dispense couvre l’AMO et l’AMC. En 2010, la CMU-C comprenait plus de 4 millions de personnes [36].
– Les bénéficiaires de l’aide pour l’acquisition d’une assurance complémentaire santé (l’ACS) accordée aux patient ayant un revenu inférieur au plafond de la CMU-C + 35%. La dispense concerne seulement l’AMO. L’ACS prend en charge une partie de la cotisation annuelle à une complémentaire santé. Cependant, ce recours à l’ACS reste faible. Une étude récente montre que seulement une personne sur cinq qui pourrait en bénéficier en fait la demande, et qu’il existe seulement 10% de couverture effective ceci étant du a une complexité des démarches [37]. Il existe également des lenteurs en ce qui concerne l’ouverture et la réouverture des droits au tiers payant.
– Les bénéficiaires de l’aide médicale de l’Etat (AME), dispositifs permettant aux étrangers en situation irrégulière de bénéficier d’un accès aux soins, sous certaines conditions. La dispense des frais concerne l’AMO et l’AMC
– Les bénéficiaires d’une décision du médecin généraliste qui peut s’il le souhaite effectuer un tiers payant pour les patients qu’il juge dans la difficulté pour avancer les frais. Cette dispense d’avance des frais s’effectuant bien entendu uniquement sur la part AMO.
-Les victimes d’accident de travail-maladie professionnelle (AT-MP).
Cette dispense d’avance des frais est également valable pour certains types d’actes:
-actes couteux supérieurs à 120 euros. Seul la part prise en charge par l’AMO est dispensée d’avance de frais mais souvent cette part représente 100% de l’honoraire de l’acte. Il existe une corrélation entre le coût des actes et la pratique du tiers payant. En effet, les spécialistes dans leur ensemble réalisent 30.3% de tiers payant.
Ce taux varie de 13.5% en Lozère à 51% pour les 2 départements Corse. Les omnipraticiens n’en réalisent quant à eux que 13.6% (variant de 3% dans les côtes d’Armor à 28.4% dans le Haut Rhin [38] hors tiers payant légal (CMU-C et AT-MP) et hors ALD).
-actes de prévention issus d’un dépistage,
-actes réalisés chez des médecins de permanence ou dans des centres de santé,
-actes effectués dans des services d’urgences ou des consultations externes.
Il existe un autre cas particulier lorsque le patient est atteint d’une affection de longue durée (ALD). Il peut en effet être remboursé à 100% par l’assurance maladie obligatoire (AMO). Il avance tout de même les frais chez le médecin sauf si ce dernier lui propose un tiers payant. Il sera cependant plus ou moins remboursé selon son assurance maladie complémentaire (AMC) s’il choisit un médecin qui réalise des dépassements d’honoraires. Chez les patients en ALD, 45.3% des actes réalisés chez les généralistes sont facturés en tiers payant contre 55.4% chez les spécialistes. Il existe donc encore de nombreux cas où l’avance des frais est la règle et notamment dans plus de 85% du temps chez le médecin généraliste.
A l’heure actuelle, le tiers payant est largement étendu aux autres professionnels de santé. Voici quelques chiffres du taux de tiers payant par profession hors ménages modestes et ALD, tous régimes confondus : chirurgiens-dentistes (17.4%), sages-femmes (38.1%), laboratoires (99%), infirmiers (84%), masseurs-kinésithérapeutes (55.6%), orthophonistes (71%), pharmaciens (proche de 100%) [38].
Les limites du tiers payant
Cependant, ces mesures d’accès aux soins pour tous peuvent s’avérer inefficaces pour bon nombre de ménages modestes. En effet, les seuils de la CMU-C ainsi que de l’ACS sont faibles. Ils sont de 65% du seuil de pauvreté pour la CMU-c et 100% du seuil de pauvreté pour l’ACS. Le seuil de pauvreté étant fixé à 60% du revenu médian. Un certain nombre de travailleurs pauvres, se situant donc juste au-dessus du seuil de pauvreté ne sont donc pas couverts. De plus, la dispense d’avance des frais ne concerne que la part obligatoire pour les bénéficiaires de l’ACS. Ces derniers sont également nombreux à ne pas recourir à leurs droits, ce qui est moins le cas pour les bénéficiaires de la CMU-C. Il existe également des lenteurs en ce qui concerne l’ouverture et la réouverture des droits au tiers payant. Un autre problème se pose, il s’agit du refus du tiers payant chez certains médecins. Ce taux de tiers payant pour les patients CMUC varie de 94.5% chez les spécialistes cliniques de secteur 2 à 98.5% pour les médecins généralistes de secteur 1 [38]. Ce taux devrait être théoriquement de 100%. Ces refus du tiers payant sont responsables de 13.5% des renoncements aux soins des bénéficiaires de la CMUC. [39] Une autre limite est la lisibilité du système pour les patients. Lorsqu’ils consultent un médecin qui n’est pas leur médecin traitant, la moitié des patients ne savent pas s’ils devront avancer les frais ou non. Et, contrairement à la réalité, ils pensent qu’ils auront plus aisément droit au tiers payant chez les généralistes que chez les spécialistes. Le médecin endosse donc un rôle social qui n’a pas lieu d’être au sein de sa pratique.
L’avance des frais : Contraste avec les autres pays ayant une Assurance maladie.
L’article L 162-2 du code de la sécurité sociale dispose que « Dans l’intérêt des assurés sociaux et de la santé publique, le respect de la liberté d’exercice et de l’indépendance professionnelle et morale des médecins est assuré conformément aux principes déontologiques fondamentaux que sont le libre choix du médecin par le malade, la liberté de prescription du médecin, le secret professionnel, le paiement direct des honoraires par le malade, la liberté d’installation du médecin, sauf dispositions contraires en vigueur à la date de promulgation de la loi n°71-525 du 3 juillet 1971 ». Depuis la naissance de notre système d’assurance sociale en France, le patient qui consulte un médecin généraliste ou un médecin spécialiste en libéral paie directement le prix de la consultation, puis se fait rembourser par l’assurance maladie obligatoire et son assurance complémentaire les frais avancés.
L’avance des frais est donc une spécificité de la médecine libérale et plus particulièrement de la médecine française. En effet, la France est le seul pays avec une Assurance maladie à pratiquer l’avance des frais. Dans les pays ayant des systèmes de santé similaires comme l’Allemagne, l’Autriche, les Pays-Bas, la Belgique, le Canada et le Japon, le tiers payant est la règle et l’assuré règle la part non couverte par les assurances maladie. [40] La Suisse utilise le tiers « garant ». Cela signifie que le patient ne paie le médecin uniquement lorsqu’il a été remboursé par l’assurance maladie. Il reçoit en effet une facture après la consultation et il a ensuite 30 jours pour s’en acquitter. Il n’a donc pas d’avance de frais à effectuer.
Dans la majorité des pays, la part de l’AMC est beaucoup plus faible qu’en France. Selon l’OCDE, le recours aux AMC est deux fois supérieur en France par rapport à l’Allemagne, aux Pays-Bas et à la Belgique et trois fois plus important qu’en Suisse. [41] L’AMC n’existe pas au Luxembourg et en Autriche. L’éclatement de la gestion entre AMO et AMC est donc fortement lié à cette avance des frais chez les médecins libéraux. L’OMS préconise d’abandonner des systèmes de santé reposant sur le paiement direct des professionnels de santé par les patients et recourir à des systèmes de couverture universelle fondés sur des cotisations et des impôts sur le revenu de l’ensemble de la population, ce qui permettrait aux plus modestes d’accéder aux soins. [42] [43].
La démographie médicale en Haute-Normandie
Activité régulière
En 2012, les médecins généralistes et spécialistes libéraux étaient au nombre de 109 981 [44]. Ces chiffres n’incluent pas les 20 125 médecins ayant une activité mixte libérale et de salarié. Ils ont facturé durant cette année 523 millions d’actes dont 475 millions pour les assurés du régime général comprenant les consultations à 23 euros des médecins généralistes (54.02%), les actes cliniques effectués par les cardiologues, dermatologues, neurologues, pneumologues… (15.15%), et les actes techniques réalisés par les chirurgiens, radiologues, biologistes, ophtalmologues… (30.84%). Au total, en ce qui concerne la prise en charge de l’AMO, les honoraires des généralistes représentaient 6.1 milliards d’euros et ceux des spécialistes 10.3 milliards d’euros.
En 2014, les médecins en activité dans la région Haute-Normandie sont au nombre de 4626. Ils sont 595 à exercer la médecine générale dans le département de l’Eure. D’après certaines analyses, il semble qu’ils seront 4622 en 2018 à exercer en activité régulière en Haute Normandie soit un effectif stable. 79% des effectifs sera concentré dans le département de la Seine-Maritime. Les médecins généralistes de l’Eure sont âgés en moyenne de 54 ans. 36% d’entre eux sont des femmes. Les médecins âgés de 60 ans et plus, qui sont donc en fin d’exercice représentent 31 % de l’effectif total. En revanche, les moins de 40 ans représentent 10% de l’ensemble des actifs réguliers. Sur les 4626 médecins de la région Haute Normandie, 47.5% d’entre eux exercent en secteur libéral exclusif, 10% ont une activité mixte et 42.5% une activité salarié. Dans le département de l’Eure, ils sont 54.2% à exercer dans le secteur libéral, 8.2% à avoir une activité mixte et 37.6% à avoir une activité salarié. Ceci est dû au fait qu’il y a moins d’établissements hospitaliers dans le département de l’Eure. La densité de notre région en médecin généraliste est de 119 médecins pour 100 000 habitants. (Eure : 97/100 000) La région Haute-Normandie est la 3ème région de France ayant la plus faible densité derrière la Picardie 116/100 000 et la région centre 110/100 000 habitants.
D’après certains outils méthodologiques, notre densité diminuera légèrement pour atteindre 248,2 médecins en activité pour 100 000 habitants en 2018. Dans l’Eure, la densité est de 101,2 médecins généraliste pour 100 000 habitants.
Le solde des entrées
Pendant l’année 2012, 179 nouvelles inscriptions au tableau de l’Ordre Des Médecins ont été enregistrées. 10% ont eu lieu dans l’Eure et 90% en Seine-Maritime. L’âge moyen de l’inscription est de 34 ans dans notre région : 35 ans pour les hommes et 33 ans pour les femmes. Au cours de l’année 2012, 78.2% des nouveaux médecins sont titulaires d’un diplôme français, 9.5% d’un diplôme européen et 12.3% d’un diplôme extra-européen. Il existe une très grande différence entre les 2 départements de notre région. Il existe une surreprésentation des diplômés étrangers car plus de 50 % des nouveaux inscrits dans l’Eure sont titulaires d’un diplôme extra-européen. Lorsque les nouveaux médecins hauts-normands thésés s’inscrivent à l’Ordre, 67% s’orientent vers le secteur salarié, 11% vers le secteur libéral ou mixte et 22% décident de réaliser des remplacements (chiffres de 2014). La répartition est encore très différente entre les deux départements. (Eure : salarié 58%, libéral 31.5%, remplaçant 10.5% / Seine-Maritime : salarié 68%, libéral ou mixte 9%, remplaçant 23%). Ceci est notamment dû au fait que la plupart des structures hospitalières se situent dans les grandes villes de la région à savoir Rouen, Le Havre et Dieppe, ces villes faisant partie du département de la Seine-Maritime.
Les médecins généralistes libéraux et mixtes en activité
En 2013, 1660 médecins généralistes exerçaient dans la région Haute-Normandie. Cela représente une baisse de 6.1% par rapport à 2007 (1767 médecins). Dans le détail, en 2013 l’Eure comptait 429 médecins contre 1122 en Seine-Maritime. Les estimations à 2018 divergent entre les deux départements puisque l’on s’attend à voir croître de 4.6% la population médicale de l’Eure pour atteindre 449 médecins. En ce qui concerne le nombre de médecins en Seine-Maritime, celui-ci devrait diminuer de 7.6% pour atteindre 1037 praticiens en 2018. L’âge moyen de ces 1660 médecins est de 53ans (hommes : 56 ans / femmes : 49 ans). Les hommes représentent 67% des effectifs. 28.1% des médecins généralistes libéraux et mixtes ont plus de 60 ans et 10.5% ont moins de 40 ans. Parmi cette jeune génération de moins de 40 ans, 63% sont des femmes. Le bassin de vie est le plus petit territoire sur lequel les habitants ont accès aux équipements et services les plus courants. On en dénombre 70 dans la région Haute-Normandie. Ces bassins de vie sont en moyenne composés de 25 médecins généralistes libéraux et mixtes. Entre 2007 et 2013, 28 bassins de vie ont vu leur effectif de médecins diminuer (de -38% à -3%). 17 bassins de vie ont maintenu leur effectif. En revanche, 25 bassins de vie enregistrent une augmentation de leur effectif de médecins (de +3% à + 100%). La présence de médecins généralistes libéraux et mixtes peut avoir un impact sur le comportement d’une population générale. En effet certains bassins de vie dont les effectifs de médecins baissent sont confrontés à une baisse de la population. En revanche, certains bassins de vie recensent une diminution du nombre de médecin alors que leur population s’accroit. L’accessibilité aux soins primaires peut alors y être altérée. La densité médicale moyenne des bassins de vie est d’environ 7.5 médecins généralistes libéraux et mixtes pour 10 000 habitants. Dans la région Haute-Normandie, 44% des bassins de vie sont considérés à faible densité.
Notre travail de thèse va donc s’intéresser à deux causes de renoncements considérées comme subies. La disponibilité des médecins libéraux d’une part et l’avance des frais qui rentre le cadre de l’accessibilité financière d’autre part. Nous tenterons donc de répondre à la question suivante : Dans quelles proportions l’avance des frais réalisée par les patients d’une part et le manque de disponibilité de médecins d’autre part jouent-ils un rôle dans le renoncement aux soins primaires. Notre première hypothèse est que toute contribution financière et notamment l’avance des frais chez le médecin généraliste est un obstacle à l’accès aux soins qui peut engendrer un renoncement aux soins. Notre seconde hypothèse est que dans certaines zones où la densité médicale est faible, l’offre de soins peut être éloignée et avec des délais conséquents, ceci pouvant aboutir également à un renoncement aux soins.
|
Table des matières
SERMENT D’HIPPOCRATE
REMERCIEMENTS
SOMMAIRE
Liste des abréviations
INTRODUCTION
I- Contexte actuel
1- Inégalités sociales de santé
2- Le médecin généraliste au cœur du réseau de soins
3- L’accessibilité à la santé et aux soins : état des lieux
a- Accessibilité financière
b- Accessibilité géographique
II- Le système d’assurance maladie en France
1- Une couverture universelle mais partielle
2- Le recours aux assurances privées
III- Le tiers payant
1- Définition
2- Bénéficiaires du tiers payant
3- Les limites du tiers payant
IV- L’avance des frais : Contraste avec les autres pays ayant une Assurance maladie
V- La démographie médicale en Haute-Normandie
1- Activité régulière
2- Le solde des entrées
3- Les médecins généralistes libéraux et mixtes en activité
MATERIEL ET METHODE
I- Type d’étude
II- Lieu de l’étude
III- Construction du questionnaire
IV- Recueil des données
V- Analyse des données
VI- Population
RESULTATS
I- Accessibilité en soins primaires
1- accessibilité financière (avance des frais)
2- accessibilité lié aux transports
II- Disponibilité en soins primaires
1- Faculté à trouver un médecin traitant
a. Proximité du médecin traitant
b. Disponibilités du médecin traitant
c. Accès au médecin traitant
d. Soins d’urgences
III- Différentes causes de renoncement aux soins
DISCUSSION
I- Les biais
1- Biais de sélection
2- Biais de non réponse
II- Nos résultats
1- Accessibilité en soins primaires
a. Accessibilité financière
b. Accessibilité liée aux transports
2- Disponibilité en soins primaires
a. Faculté à trouver un médecin traitant
b. Proximité et accès au médecin traitant
c. Disponibilité du médecin traitant
d. Soins d’urgences
CONCLUSION
ANNEXE 1
REFERENCES BIBLIOGRAPHIQUES
Télécharger le rapport complet